Tendinopatías

INTRODUCCIÓN
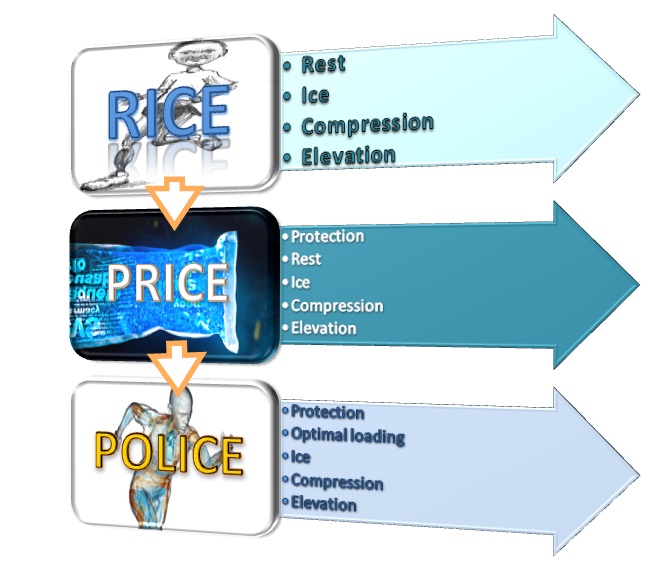
El manejo de lesiones en la fase aguda, primeras 48-72 horas es importante: Un esguince, una contusión, un tirón muscular o un desgarro, pueden beneficiarse de lo que se realice durante esas primeras horas. En inglés, los acrónimos utilizados para este manejo, han sido:
-RICE: Descansar, hielo, compresión y elevación. Fue la primera propuesta para el manejo de lesiones en la fase aguda y, probablemente, el más conocido si eres fisioterapeuta o deportista.
-PRICE: Protección, descasar, hielo, compresión y elevación. Segunda propuesta.
-POLICE: La propuesta definitiva por ahora. Protección, carga óptima, hielo, compresión y elevación.
El tendón es un tejido activo y no inerte como se especulaba. Los tenocitos están formados por proteínas de actina y miosina. Tiene la capacidad de adaptar su estructura y las propiedades mecánicas a las demandas funcionales de la unidad músculo-tendón-hueso.
Desde una clasificación anátomo-patológica las tendinitis hacen referencia a una lesión aguda del tendón, y estarán provocadas por un agente traumático, es decir, por una contusión o por una elongación o distensión del tendón. El tendón reaccionará con una respuesta inflamatoria debido a las lesiones micro estructurales, con aparición de dolor que deberá irse resolviendo a lo largo de las tres semanas cuando la respuesta inflamatoria llega a su fin.
Puede ser que a pesar de un buen manejo en las primeras horas, el tendón siga dando problemas durante un largo periodo, ya que el tendón es un tejido con un metabolismo más lento que otros tejidos (músculo, fascia, ligamento...). Tarda más tiempo en repararse y su velocidad de adaptación a la carga es más lenta que otras estructuras. Se pensaba que ésto era debido a que era un tejido muy pobre en vascularización, pero hoy sabemos que en lo que es pobre el tendón es en células, y su vascularización es proporcional al número de células.

Se sabe que un porcentaje elevado de pacientes con lesión aguda de tendón (tendinitis) cursan con una cronificación de la tendinopatía, cuya denominación correcta desde el punto de vista anátomo-patológico sería tendinosis. Si la respuesta inflamatoria y por lo tanto, el proceso de reparación o curación fracasan, el tendón entra en un ciclo de degeneración progresiva denominado tendinosis. Pero no todos los pacientes presentan la misma sintomatología en este proceso, independientemente de la evolución de éste (hipo o híper-vascularización).
En la actualidad, se considera que las tendinosis raramente están ocasionadas por un factor único. Las evidencias actuales sustentan la hipótesis de que micro lesiones repetitivas producen un deterioro gradual en la calidad de la matriz del tendón.
"Ella me dijo que lo que más le gustaba en la vida era tocar el órgano de la Iglesia. Vivía para ensayar dos veces a la semana y tocar el órgano en la misa del domingo. Ahora, el dolor había inmovilizado su codo y no podía tocar. Sus días dejaron de tener sentido, no tenía nada que la ilusionara. El dolor constante le había robado cualquier esperanza. La vida parecía vacía, sólo llena de dolor. Cuando le pregunté si le había contado algo de ésto a su médico o fisioterapeuta, ella contestó que no le habían preguntado. Su historia médica, como uno podía imaginarse, hablaba sobre la historia de un codo." (Morris 1991, pag 275)
El dolor del tendón puede ser muy limitante, pero el manejo de las tendinopatías ha mejorado en los últimos tiempos. Lo que se pensaba que era un problema de inflamación del tendón (tendinitis), ha pasado a ser un tema de degeneración del tendón (tendinopatías); y este cambio de paradigma, ha sido vital para transformar no sólo lo que pensábamos que pasaba en el tendón lesionado, sino también para transformar los tratamientos.
Es imposible no dar con los nombres de los fisioterapeutas australianos Purdam, Cook y/o Malliaras si nos ponemos a leer investigación reciente sobre tendinopatías. En esta entrada, vamos a hablar sobre estas investigaciones para mejorar nuestra comprensión de la lesión y nuestras aproximaciones clínicas.
Lo que sabemos a día de hoy sobre las lesiones de tendón probablemente sea muy poco en comparación con todo lo que nos queda, pero es notoriamente más de lo que sabíamos hasta hace no tanto. Ana Gacimartín.
Es una lástima que la mayoría de clínicos al decir "tendón", con lo único que lo relacionan es con el tratamiento mediante ejercicio excéntrico en el mejor de los casos, cuando no con modelos pasivos de terapia manual.
Ana Gacimartín
EN PROFUNDIDAD
"Tendon pain is baffling for clinicians and scientists alike. Difficult to understand why it is so persistent and why it comes and goes with little reason. Scientifically this translates to the absence of a clear mechanism that can explain the clinical features of tendon pain. It is therefore no surprise that treatments for tendon pain are often ineffective" (Ebonie Rio 2013 The tendon pain: Physiological or pathophysiological?)
El tratamiento de las tendinopatías constituye un desafío clínico, hay autores lo describen como uno de los mayores problemas en la medicina deportiva. Hoy en día hay muchas líneas de investigación abiertas en cuanto al tendón. La evidencia actual nos dice que el ejercicio y la exposición gradual a las cargas es el tratamiento más efectivo.

*MODELOS PATOETIOLÓGICOS ESTRUCTURA-DOLOR:
Si tienes una visión más amplia de todo lo que haces, puedes entender más y mejor dónde y cómo puedes actuar. Juanma Morales Aizpun.
1. DISRUPCIÓN O DESGARRO DEL COLÁGENO
La patología del tendón puede ser causada por el desuso del tendón: por la estimulación insuficiente de los tenocitos debido a la falta de transmisión de la carga a través de las fibras de colágeno desgarradas. Las regiones del tendón degenerado pueden ser incapaces de transmitir y sentir la carga de tracción y, por lo tanto, este modelo puede explicar la reversibilidad limitada de la patología degenerativa del tendón y la falta de remodelación después de las intervenciones basadas en el ejercicio. Las MMP (Metaloproteinasas de la matriz extracelular: familia de enzimas líticas para degradación) se expresan sobretodo en situaciones de exceso de tensión y ambientes ácidos, disminuyendo la cantidad de TIMPs (Tissue inhibitors of metalloproteinases).
2. MODELO INFLAMATORIO
Este modelo está de nuevo cogiendo fuerza. Una célula de tendón es "mecano-activa", liberando citoquinas en respuesta a una sobrecarga. La elevación de las citoquinas inflamatorias puede reflejar la respuesta a estímulos mecánicos que da como resultado una alteración en la síntesis y degradación
del tendón. Un desequilibrio entre la síntesis y la degradación puede conducir a la desorganización del
tendón.
3. MODELO "TENDON CELL RESPONSE" (RESPUESTA DE CÉLULA TENDINOSA)
En este modelo, el tenocito es el principal responsable de mantener la matriz extracelular adaptada a su entorno. Los cambios en la carga del tendón y el medio bioquímico serán detectados por
la célula tendinosa y darán como resultado una cascada de respuestas
(activación celular, expresión de proteoglicanos y cambios en el tipo de colágeno). Una respuesta basada en células tendinosas explica la adaptación del tendón a
cargas compresivas, ya que se desarrolla fibrocartílago en zonas donde
existe compresión mecánica. Habría que tratar el "donut" y no el agujero del donut.
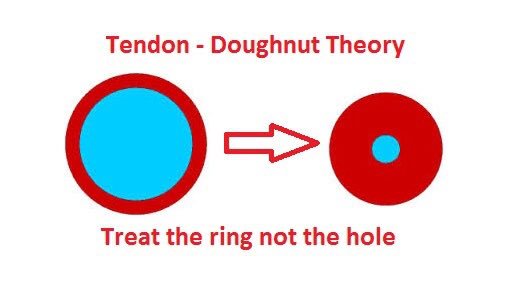
Todo estímulo mecánico desde el exterior de la célula, promueve procesos intracelulares que conducen a la remodelación del tendón.

Imagen vía twitter: Carles Pedret
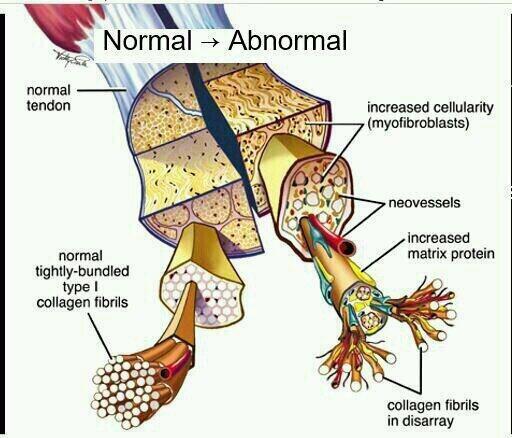
En el tendón normal, nos encontramos con fibras de colageno tipo I, mínima sustancia fundamental (agua, proteoglicanos), células alargadas entre colageno tipo I, mínima presencia de vasos y nervios (ya que las fibras tipo I están muy compactadas, y NO espacio), el aporte sanguíneo es desde la estructura peritendinosa.
En el tendón patológico, las fibras de colágeno están desorganizadas, aleatorizadas
(tipo III), hay un aumento de sustancia fundamental (proteoglicano
como principal agrecano), los tenocitos tienen forma redondeada y hay incremento de vasos y nervios
en interfases/intratendón
*TIPOS DE TENDINOPATÍA:
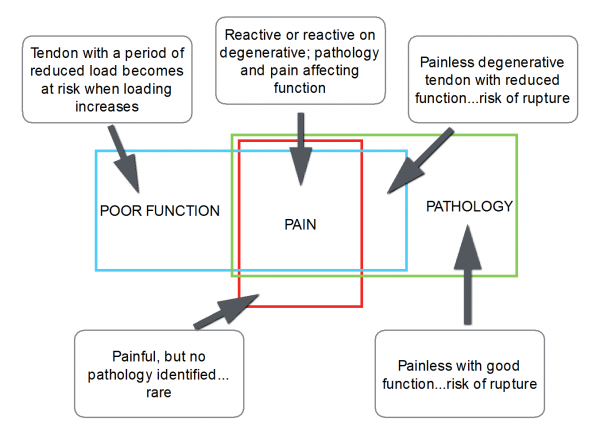
A nivel clínico, nos encontramos con un dolor localizado "a punta de dedo", sensible a la palpación, el dolor va relacionado con la carga (naturaleza "on" con carga, y sin carga "off") y la función es pobre/diminuida/alterada.
1. TENDINOPATÍA REACTIVA
Joven (15-25años). Rápida aparición
relacionado con
carga. Bulto/protuberancia fusiforme
3-4cm
• Se agrava
fácilmente con
ejercicio
(puede asentarse)
• Común en atletas/
deportistas
• 6/8 semanas vuelta
normalidad.
2. TENDINOPATÍA DEGENERATIVA
30-60 años. Hinchazón/bultos/protuberancias. A menudo
acompañado de
atrofia-baja
adaptación carga. Puede que aparezca en imágenes ecográficas, pero que no haya presentación clínica.
3. TENDINOPATÍA REACTIVA EN DEGENERATIVA
Es la tendinopatía más común. Población adulta. Inflamación de una
"parte normal
del tendón". Relacionado con
mala exposición
cargas.
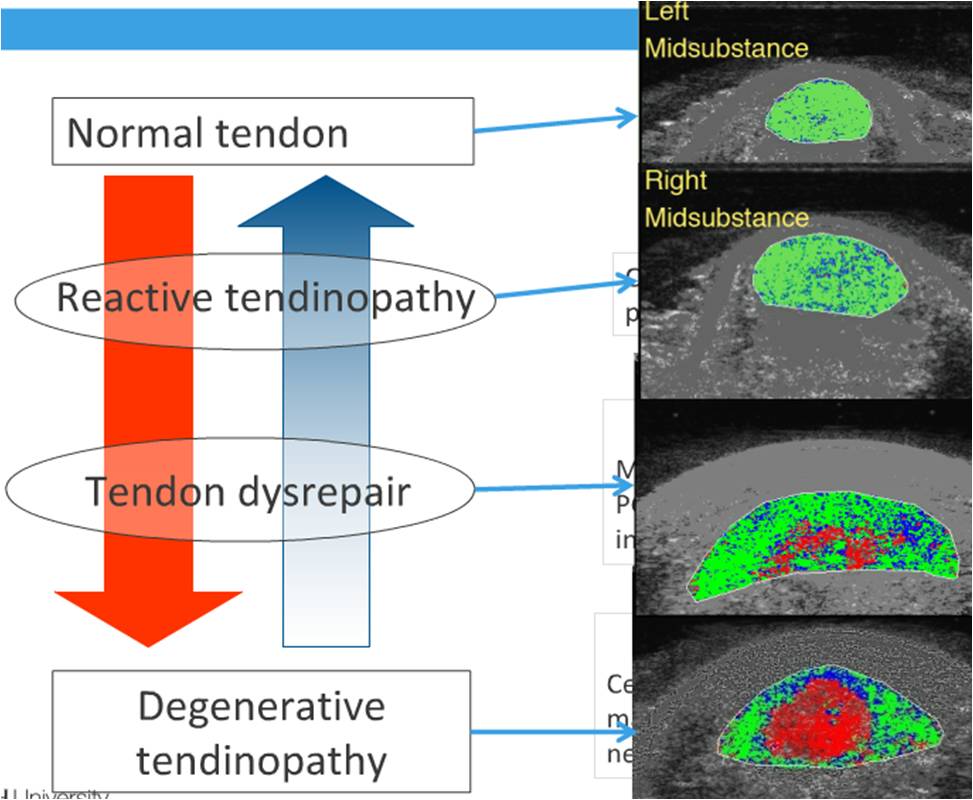
*MODELO CONTÍNUO DE JILL COOK (2009)
Jill Cook y Craig Purdam, presentaron en 2009 el trabajo: "Is tendon patologhy a continuum? A patologhy model to explain the clinical presentation of load-induced tendinopathy". Un modelo de patología de tendón simple y que aún hoy en día sigue siendo consistente con las presentaciones clínicas de la tendinopatía. El modelo explica la transición de la normalidad hacia la tendinopatía degenerativa y refleja la potencial reversibilidad en las primeras etapas. La reversibilidad en la patología en el estado degenerativo es improbable.
Para profundizar en este modelo:
https://www.fysiosupplies.be/media/PDF/Tendinopathie_model_Cook_et_al_-_2009.pdf
*MECANISMOS BIOLÓGICOS DE REGENERACIÓN
El proceso de curación se lleva a cabo mediante la fase de respuesta inflamatoria, fase de reparación fibroblástica y la fase de remodelación/maduración. Inmediatamente después de la lesión se inicia una cascada de acontecimientos fisiopatológicos necesarios para la reparación del tejido lesionado.
Respetar la respuesta inflamatoria es fundamental para permitir el proceso de proliferación y remodelación de las células destruidas y elementos esenciales de la matriz extracelular.
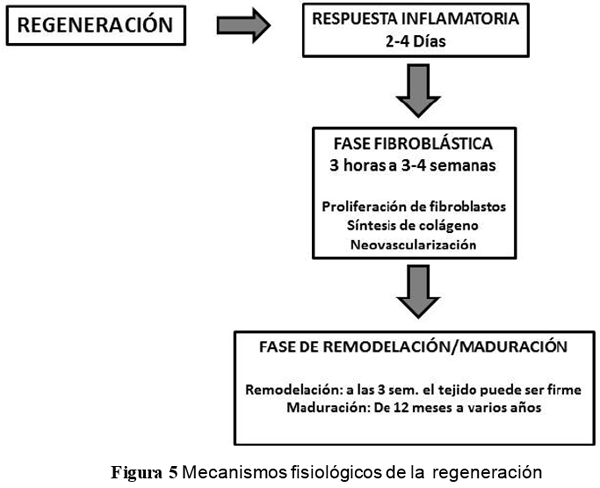
Durante el 6º o 7º día, los fibroblastos empiezan a sintetizar fibras de colágeno que se disponen al azar, es en este momento de vital importancia aportar el estímulo mecánico óptimo para favorecer la alineación y remodelación del tejido colágeno neo-formado. A medida que aumenta la fuerza de tensión en el tejido colágeno, el número de fibroblastos disminuye para indicar el inicio de la fase de maduración. Con un aumento de la tensión, las fibras de colágeno se disponen en paralelo siguiendo los vectores de las fuerzas de tracción. El tejido irá asumiendo una apariencia y un funcionamiento normal y a las tres semanas se forma una cicatriz resistente y avascular, teniendo en cuenta que la fase de maduración puede durar varios años.
*EL CAMINO QUE VA DE LA CAPACIDAD DISMINUÍDA DEL TENDÓN A LA CAPACIDAD REQUERIDA
El ejercicio enérgico induce la formación de colágeno tipo I y aumenta los niveles peri tendinosos de varios mediadores de la vasodilatación y de la inflamación. El ejercicio fisiológico aumenta la fuerza del tendón, pero cuando se supera el umbral se producen micro lesiones. Si el tendón dispone de tiempo suficiente para recuperarse, el mecanismo de curación se impondrá con una reparación completa. Sin embargo, si el tiempo de recuperación es demasiado corto o el flujo sanguíneo es inadecuado, el esfuerzo repetitivo provocará micro lesiones dentro del tendón; existe una línea muy delgada entre ejercicio físico saludable y no saludable.
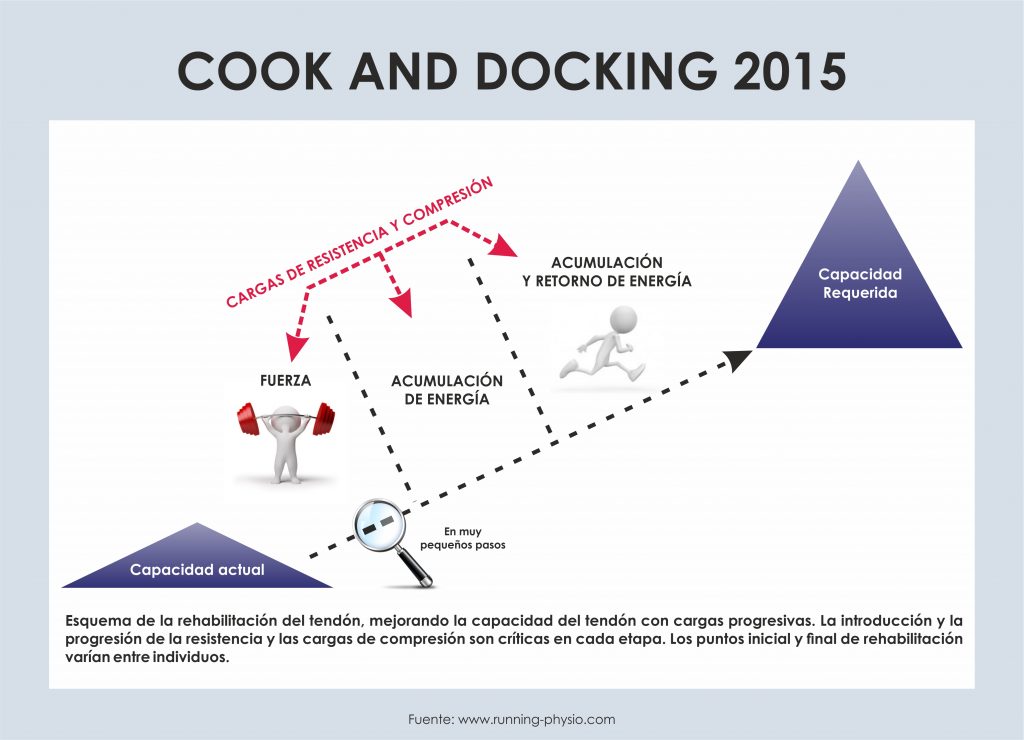
1. ETAPA ISOMÉTRICOS: El objetivo en esta etapa es la reducción de dolor. Estático, sin compresión, regularidad, "heavy". En tendinopatías reactivas o reactivas en degenerativa. 5x45" hasta 4-5 veces x día. Volumen/duración/ intensidad/frecuencia dependiente de tolerancia paciente (depende de la EVA -dolor de 0 a 10- del paciente durante la realización del ejercicio).
2. ETAPA FUERZA: En esta etapa, el objetivo es el fortalecimiento. Es una fase lenta y progresiva, 4x6-8reps 3xsem, al 70-80% de la resistencia máxima, siempre pendientes del control motor y de que el paciente no haga compensaciones. Interesante la utilización de metrónomo. Indicado cuando el dolor se ha disminuído y es tolerable. De un trabajo analítico, se va pasando a algo más funcional.
Los estudios no coinciden en variables de carga, velocidad, frecuencia y periodos de descanso, pero tenemos la historia clínica, el feedback del paciente y sabemos que la carga es nuestra aliada para la recuperación.
3. ALMACENAMIENTO DE ENERGÍA: En esta etapa se busca enseñar al tendón a volver a ser elástico 2-3xsem. y se mantiene el trabajo de fuerza. Landings, split squats, Frenado multidireccional, skipping, Arrastre/trineo carga/ Banda resistencia. Trabajo de reprogramación neuromuscular. Hacemos una aproximación al gesto deportivo.
4. ALMACENAMIENTO + LIBERACIÓN DE ENERGÍA: Según necesidades. Se trabaja la duración, frecuencia, velocidad, cambios de dirección etc.
QUÉ NOS LLEVAMOS A LA CLÍNICA
1. MOBILIZATION WITH MOVEMENT, BRIAN MULLIGAN
Muchas veces, en las tendinopatías, según valoración de cada caso, podría venir bien la terapia manual.
Si no conocéis a Brian Mulligan, recomendable ver su ponencia de la VII Jornada de Fisioterapia Neuro Músculo Esquelética (2016) organizada por el Colegio de Fisioterapeutas de Cataluña.
En estudios sobre el codo de tenista la técnica de movilización que utilizamos pretende solucionar el problema rápido para que la persona vuelva a ejercitarse y es el ejercicio lo que ayuda a solucionar la tendinopatía. Creo que cuanto más conocemos acerca de la mayoría de dolor musculoesquelético, más entendemos que el ejercicio es el ingrediente clave y que el resto de terapias, incluyendo la terapia manual, ayudan a las personas a alcanzarlo antes. Bill Vicenzino. (Elkarberri 43)
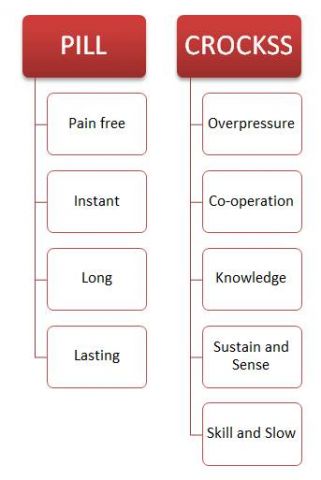
Brian Mulligan adoptó las técnicas de movilización que ya existían y les dotó de un nuevo enfoque: introdujo movimiento activo por parte del paciente mientras el fisioterapeuta realiza la técnica. El concepto Mulligan se basa en un modelo teórico de fallo posicional articular y el fisioterapeuta busca la posición articular en la que el dolor desaparece.
Las técnicas propuestas por Brian Mulligan son Movilizaciones con Movimiento (MCM), Deslizamientos Apofisiarios Naturales (DAN) y Deslizamientos Apofisiarios Naturales Sostenidos (DANS) acompañadas por movimiento accesorio contrario al movimiento funcional, realizado por el fisioterapeuta. Las reglas básicas del concepto serían:
2. MÉTODO McCONNELL PARA EL SÍNDROME FEMOROPATELAR
Método creado por la fisioterapeuta Australiana Jenny McConnell. Se basa en como la postura estática y dinámica influyen en la sintomatología dolorosa en el complejo Femoro-tibio-patelar sobre todo en el déficit de rotación y valgo de la tibia, con incorrecto deslizamiento de la rótula a través del surco intercondíleo. Varios compañeros fisioterapeutas, utilizan los principios de este método para otras zonas del cuerpo.
*Con el uso del tape corrige ese déficit biomecánico funcional consiguiendo que desaparezca la sintomatología dolorosa que acompaña la tendinopatía rotuliana en el Síndrome Femoro-tibio-patelar.
*Además, el tape permite que el tendón rotuliano reciba los correctos estímulos mecánicos de tensión deformación en sentido longitudinal influyendo de forma correcta en la mecano-transducción de la señal interna de las células que forman histológicamente el tendón rotuliano.
*Con la rigidez del tape se consigue una tracción de la piel circundante a la rótula, logrando un aumento en la velocidad de contracción del vasto interno y el glúteo mediano del miembro inferior tratado con este método.
*Influye en la biomecánica articular de todo el miembro Inferior a través de cambios en el esquema motor, los patrones posturales estáticos y dinámicos y de reclutamiento neuromuscular.
*El método Mcconnell no sólo es poner un tape, también consiste en la aplicación de ejercicios especifícos en cadena cinética cerrada tras la aplicación del vendaje. Los ejercicios tienen como objetivo el restablecimiento del correcto esquema motor y la propiocepción. Mediante la estimulación de los receptores kinestésicos presentes en el sistema muscular ayudan a restablecer la actividad muscular del vasto interno del cuádriceps, el glúteo mediano y musculatura supinadora.
Creo que no podemos frenar a las personas en el desarrollo de ideas y en hacer cosas. Si tenemos que esperar a la ciencia a que se ponga al día... La ciencia es buena, pero también existe arte en fisioterapia, que no se puede medir: Cómo comunicarse con el paciente, cómo se siente y cómo se palpa. Nunca deberíamos subestimar la importancia del arte en fisioterapia. Jenny McConell.
3. ARTÍCULO ANA GACIMARTÍN: TENDINOPATÍAS, DESDE LOS TIEMPOS DE AQUILES HASTA LO QUE DEBEMOS SABER A DÍA DE HOY.
Muy recomendable leer este artículo de nuestra compañera Ana Gacimartín, donde nos recomienda el ejercicio, como uno de los pilares del abordaje clínico en las tendinopatías.
Algunos estudios muestran como saltadores con tendinopatía rotuliana doblan más la rodilla en la recepción del salto, o como la disquinesia escapular está relacionada con tendinopatías del manguito rotador. Ana Gacimartín.
Algunos estudios van dilucidando que los ejercicios de carga excéntrica localizados en el tendón (aquiles) para su curación, pueden no ser tan exitosos como el trabajo biomecánico teniendo en cuenta toda la extremidad inferior.
Ampliación de información y fuentes de este texto:
****Muchísimas gracias a Ricardo Tortosa (Fisioterapeuta "Tendonman"), que nos ha pasado mucha de la información de esta entrada.
https://lafisioterapia.net/rice-y-price-manejo-de-lesiones-en-fase-aguda
https://fisiohockey.blogspot.com.es/2016/02/tendinopatias-desde-los-tiempos-de.html?m=1
https://lafisioterapia.net/wp-content/uploads/2016/12/infografia-tendinopatia-aquilea.pdf
TENEMOS PROBLEMAS PARA AÑADIR COMENTARIOS, ASÍ QUE LO HARÉ MANUALMENTE. (Podéis enviarlos, de momento a gorettiaranb@hotmail.com)

Ruptura tendón Aquiles (Annelie Brorsson)
